Новые открытия дают надежду, что мы победим болезнь — «бич современного общества»

Люди стали жить дольше, а потому у каждого из нас увеличились шансы дождаться своего Альцгеймера. Когда, наконец, появится лекарство от самой распространенной формы деменции? Мы изучили исследования за последний год и выяснили, что нового узнали ученые о нейродегенеративном заболевании, которое первым заметил и описал в 1907 году немецкий психиатр Алоис Альцгеймер.
Болезнь, превращающая мозг в «губку»
Болезнь Альцгеймера (БА) — наиболее распространенная форма слабоумия. Она вызывает гибель нервных клеток и потерю тканей по всему мозгу, что неминуемо приводит к нарушению памяти, изменениям личности и проблемам с выполнением повседневной деятельности. Во всем мире это одна из ведущих причин смерти: люди не умирают от БА как таковой, но, прогрессируя, эта болезнь мозга повышает уязвимость к инфекциям и другим расстройствам, которые в конечном итоге приводят к их смерти.
БА нередко называют бичом современного, то есть развитого, общества. По мере того как растет продолжительность жизни людей, лечение деменции обходится государствам все дороже. Например, в Великобритании ежегодные расходы на пациентов с БА составляют $36 млрд, а в США эта цифра доходит до $200 млрд. По предсказаниям экспертов, эти расходы возрастут к 2040 году более чем в два раза. К 2050 году каждый шестой человек в мире будет старше 65 лет.
Вот почему научный мир так сосредоточен на поиске причины болезни и лечения от нее. Проведены несколько сотен клинических испытаний, ежегодно выходят десятки новых исследований, и все они приближают нас к разгадке таинственной болезни мозга, которая забирает у человека память, возможность ориентироваться в пространстве, а в конце концов и всю его жизнь.
Ученым сравнительно давно известно, что БА связана с накоплением амилоидного белка Aβ и тау-белка в мозге, которые составляют амилоидные бляшки и нейрофибриллярные клубки — такие образования находят в мозгу пациентов с БА посмертно. В настоящий момент специалисты заняты поисками ответов на связанные вопросы: как именно и почему образуются эти патологические структуры в мозге, можно ли предотвратить этот процесс или обратить его вспять, есть ли способ вернуться к здоровой жизни на поздних стадиях БА?
Механизм запуска болезни
В 2020 году международная команда ученых провела самый полный и масштабный систематический обзор и метаанализ болезни, проштудировав 395 исследований по данной теме. В итоге они выделили факторы риска, которые повышают вероятность развития у человека БА. Так или иначе с БА связаны низкая когнитивная активность, высокий индекс массы тела в пожилом возрасте, депрессия, диабет, высокое кровяное давление в среднем возрасте, высокий уровень холестерина, травмы головы, хронический стресс. В числе мер профилактики БА ученые называют получение качественного образования в раннем возрасте, участие в стимулирующих умственную деятельность мероприятиях, таких как чтение, регулярные физические упражнения, достаточный сон, поддержание здорового веса тела и хорошего состояния сердца, отказ от курения и включение витамина С в свой рацион. Китайские ученые из Фуданьского университета, курировавшие это исследование, считают, что их выводы могут использоваться в медицине как научно обоснованные рекомендации по профилактике БА.
Однако ряд ученых указывают на генетическую природу БА и ее наследственную форму передачи. В работе, опубликованной в феврале 2021 года, говорится о 24 генах, связанных с БА. Именно они оказывают влияние через гиппокамп — область мозга, отвечающую за память. Многие гены, провоцирующие болезнь, уже были идентифицированы ранее, — например, apoE4. Наличие одной копии этого гена удваивает вероятность того, что человек заболеет БА, а если таких копий две, то вероятность увеличивается в 12 раз!
В 2018 году ученые заявляли, что им удалось нейтрализовать этот ген — эксперимент проводился не на мышах, а на клетках мозга человека, поэтому был особо значим. Еще ранее стало известно, что такой ген несет в себе примерно один из четырех человек. В свежем исследовании были обнаружены новые гены, связанные с БА: PTPN9 и PCDHA4. Ученые идентифицировали их, сравнивая профили экспрессии генов в гиппокампе больных и здоровых людей. Специалисты отмечают, что чем ближе человек приближается к возрасту, в котором у его родителей появились первые признаки БА, тем больше вероятность, что он тоже заболеет.
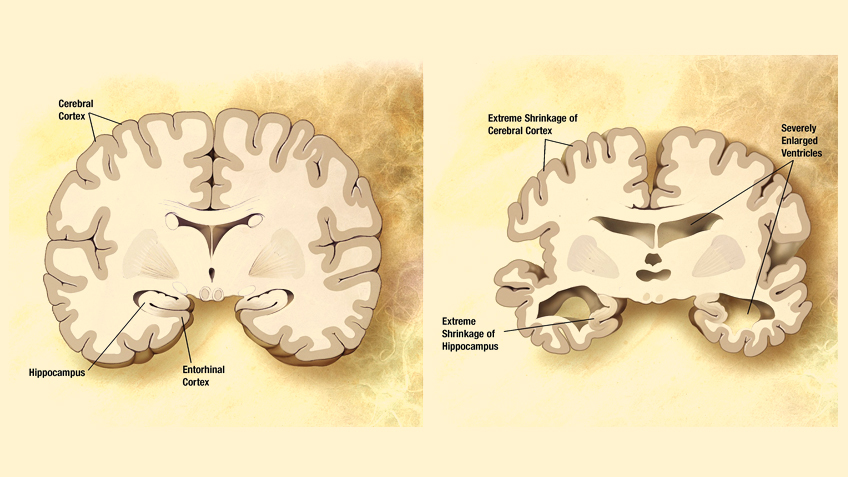
Но все же деменция не обязательно передается по наследству. В январском исследовании 2021 года ученым удалось выявить различные подтипы БА. Амилоидные бляшки могут быть не причиной деменции, а ее следствием, причем довольно поздним, заявили специалисты. Зато клубки тау-белка, напротив, появляются на самых ранних стадиях болезни. Эта работа может объяснить, почему в мозге трети пациентов с БА после посмертного вскрытия не обнаруживается амилоидных бляшек и почему не все, у кого такие бляшки находят, страдают от симптомов болезни. А также в чем причина того, что лекарства, которые показали эффективность на животных моделях, не помогли реальным пациентам, а в редких случаях даже ухудшили их состояние. Все дело в том, что БА имеет три подтипа и может быть обусловлена разными причинами, считают авторы. Если это так, то и лечение должно быть разным, но каким именно — покажут новые исследования.
Вероятно, наличие разных подтипов БА может объяснить существование разных теорий о механизме ее возникновения. Например, биологи из Мемориального онкологического центра им. Слоуна — Кеттеринга считают первопричиной патологических процессов в мозге вирусные и бактериальные инфекции, которые активируют иммунную систему и заставляют ее вырабатывать белок IFITM3 в усиленном режиме. Это приводит к изменению активности фермента — гамма-секретазы, и он старательно расщепляет белки-предшественники на фрагменты бета-амилоида, что способствует появлению амилоидных бляшек в мозге. Ученые установили, что бета-амилоид обладает противовирусными и антимикробными свойствами, но этот иммунный ответ организма деформирует клетки мозга здорового человека, вызывая БА. Исследование было опубликовано в сентябре 2020 года.
Ранее высказывалась еще более сенсационная гипотеза: БА — это прионное заболевание, и им можно заразиться в ходе медицинских процедур, при операциях и инъекциях. Например, в мозге британцев, которым в детстве кололи гормон роста, изготовленный из человеческих трупных гипофизов, спустя десятилетия обнаруживались скопления пептида Aβ, характерные для БА. Из-за полученных инъекций со временем у них развилась болезнь Крейтцфельдта — Якоба, еще одно прогрессирующее дистрофическое заболевание мозга. После этого заявления СМИ еще долго пестрели заголовками: «Болезнь Альцгеймера может быть инфекционной», «Найдена связь Альцгеймера с переливаниями крови», «Выявлены случаи заражения болезнью Альцгеймера», «Ученые доказали, что болезнь Альцгеймера может быть заразной». Однако за пять лет шок-новость от британских ученых не нашла новых подтверждений и доказательств. Ни одно из исследований не предполагает, что БА может передаваться при нормальном контакте с опекунами или членами семьи, подчеркивают ученые. К тому же никто больше не использует препараты, полученные из трупов.
Прогресс в диагностике и лечении
За прошедший год был достигнут прогресс в диагностике БА. Ученые разработали недорогой и доступный способ обнаружить заболевание по анализу крови — с его помощью можно поставить диагноз даже за 20 лет до начала когнитивных нарушений. Искусственный интеллект может определить БА с помощью сканирования сетчатки глаза и составить индивидуальный прогноз для пациента. Также биомаркером БА может служить дисбаланс в бактериях десен. Недавно ученые из Нью-Йоркского университета установили, что пожилые люди с вредными бактериями в деснах с большей вероятностью обнаружат бета-амилоидные отложения в спинномозговой жидкости, что служит маркером БА.
Но, конечно же, все ждут от науки лекарств от деменции. И тут есть определенные подвижки. Весной 2021 года был разработан экспериментальный препарат, который, как заявляют производители, «обращает вспять болезнь Альцгеймера». Он работает на клеточном уровне, активизируя механизм клеточной очистки, который избавляется от нежелательных белков путем их переваривания и утилизации. Лекарство было сделано в Медицинском колледже Альберта Эйнштейна и успешно проверено на мышах: ключевые симптомы БА у грызунов прошли. Сам метод — шаперон-опосредованная аутофагия (СМА) — разработал еще в 1990-е годы профессор Ана Мария Куэрво. Об этом процессе, с помощью которого клетки перерабатывают отходы жизнедеятельности, а также о его роли в старении и возрастных заболеваниях Куэрво написала более 200 работ. «Открытия у мышей не всегда переносятся на людей, особенно при болезни Альцгеймера, — говорит Куэрво в своей новой работе. — Но мы были воодушевлены, обнаружив в ходе исследования, что снижение клеточной очистки, которое способствует развитию болезни Альцгеймера у мышей, также происходит у людей с этим заболеванием. Мы предполагаем, что наш препарат также может работать у людей».
В начале мая стало известно еще об одном научном прорыве: людям на поздней стадии БА помогло непродолжительное облучение в аппарате компьютерной томографии. После двух процедур 81-летняя женщина, которая была лишена подвижности и почти не реагировала на окружающий мир, заговорила, смогла сама принять пищу и даже попыталась встать и пойти. После нескольких сеансов томографии состояние улучшилось настолько, что женщину выписали из хосписа.
Этот чудесный случай послужил началом небольшого экспериментального исследования. Были отобраны четыре пациента с тяжелой БА, каждый из которых получил три КТ с интервалом в две недели. Устройство КТ давало стандартную дозу излучения, вводимую при обычном сканировании головы. Три из четырех испытуемых продемонстрировали заметные улучшения в течение нескольких дней после первого лечения: улучшился их уровень подвижности, вовлеченности и внимательности. Сын одной пациентки рассказывал: «Когда я поздоровался, она посмотрела на меня и сказала: "Привет, дорогой!" Она не говорила мне этого уже много лет!»
Это экспериментальное исследование было небольшим, не имело сравнения с плацебо и каких-либо количественных показателей для эмпирического отслеживания улучшения состояния пациентов. У одного испытуемого не наблюдалось никаких поведенческих изменений в ответ на лечение. Тем не менее результаты выглядят обнадеживающими. Появилось подтверждение гипотезы о том, что низкие дозы радиации могут лечить БА.
«Считается, что многочисленные неврологические расстройства, включая болезнь Альцгеймера, частично вызваны окислительным стрессом, который повреждает все клетки, в том числе и клетки мозга, — объясняет канадский ученый Джерри Каттлер. — У нас есть естественные защитные системы для борьбы с повреждениями, но с возрастом они становятся менее эффективными. Каждая доза радиации стимулирует наши естественные защитные системы работать интенсивнее — вырабатывать больше антиоксидантов, предотвращающих окислительные повреждения, восстанавливать больше повреждений ДНК и уничтожать больше мутировавших клеток». В настоящий момент ведутся по крайней мере четыре исследования, в которых низкодозовое облучение используется в качестве лечения БА.
Еще одним инновационным методом лечения может стать геномное редактирование. Исследователи из Лавальского университета (Канада) недавно заявили, что могут отредактировать ключевой ген в нервных клетках человека, который влияет на выработку бета-амилоида. Если хоть один из этих методов сработает, можно будет вылечить миллионы людей.






















